
COLUMN
現在申込受付中のセミナーはこちら!
2024.07.04
株式会社健康保険医療情報総合研究所
Planning, Review and Research Institute for Social insurance and Medical program (abbr. PRRISM)
NEWS
& COLUMNS
COLUMN
2021.02.10
本コラムではこれまで、DPCデータを活用した診療情報の可視化について紹介してきました。今回と次回はデータの加工方法ではなく、データを活用した病院の経営管理について、大切なポイントをご紹介します。今回は前編として、収益把握の手法とコスト管理体制構築の重要性について解説します。
今後の超高齢社会などを見据えた地域医療体制と地域包括ケアシステム構築の推進、さらに新型コロナウイルス感染症に対応する医療提供体制の構築など、医療機関の経営を取り巻く環境は現在大きく変わりつつあります。
かつてないほどに激変する医療環境、そして厳しさを増していく経営環境に対応するため、医療機関は「地域に求められる医療の提供」と「医療の質の確保」を実現しながら、医業収益を確保・向上させることが求められています。
医療の質向上及びその質の評価、診療内容の可視化と標準化などを目的として、2003(平成15)年4月からDPC包括請求制度が導入されました。その後17年を経て、DPCデータを作成している医療機関は年々増加していますが、データを作成するまでで終わってしまい、経営の管理ツールとして活用している病院は多くない印象です。
DPCデータは、今までの連載でご紹介してきた通り、疾病統計や重症度、医療看護必要度の集計など事務部門の実務に活用できるだけでなく、疾病ごとの医療資源投入量の標準化や効率化、疾病ごとの平均在院日数の管理といった経営管理にも活かすことができます。
DPCデータの活用によって、今まで「診科別」の単位でしか行えなかった経営管理を「疾病別」の単位で行うことが可能となります。しかしながら、このような疾病単位、症例単位の細かな分析に着手することなく、また自院の地域での役割や院内の経営資源を考慮せずに、全国の平均像に近づけることだけに重きを置いている病院が存在すると耳にすることもあります。
それぞれの病院は、「地域の中での自院の役割」と「それに合わせて保有すべき医療機能」を見極めた上で医療提供体制を整備していくべきであり、全国の病院の平均像に近づける取り組みだけでは地域に求められる医療を提供できないと考えます。
同様に、病院の役割や機能の違いによって、医業による収益とその医業活動に投入が必要となる医療資源の費用(コスト)も当然異なってきます。経営改善活動を進めていく上でも平均を目指すのではなく、外部環境と内部資源を考慮した自院ならではの“尖り”を作っていかなければなりません。
自院の目指すべき医療提供体制を整備するにあたっては、理想やビジョンもさることながら、人員確保や医療機器への投資、建物の補修などを行うために一定の利益確保も不可欠です。
利益確保のために収益性の高い経営基盤をつくるには、「病院経営管理の本来のあるべき姿を目指して医業による収益を計画し、その計画と実績との差異について分析検証を行い、計画達成に向けた対策を実行する」というPDCAを回すことが重要です。
病院全体の収益向上のためには、診療部門が収益計画の達成に向けてPDCAを回すことが必要です。PDCAのPにあたる計画立案の段階において、実現性の高い計画を立てるためにはまず、より粒度の細かい単位での現状把握を推奨します。例えば、入院収益を細かい要素に分解すると、「延べ患者数」×「入院1日当たり入院単価」となります。また、延べ患者数は「実患者数」×「平均在院日数」に分解できます。
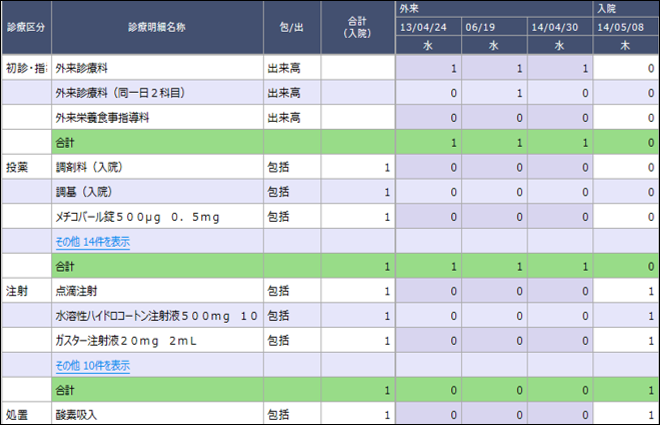
各診療科は入院収益の計画を立てるにあたり、これらの分解した各指標について、疾病別に計画値(目標値)を設定していくことが理想です。現在、DPCデータ作成病院では、様式1ファイルやDファイル、EFファイルを活用することでの疾病単位で患者数、平均在院日数、診療単価を把握できます。実現性の高い計画立案のためにまずは粒度の細かい単位で現状把握をしてみましょう(図1)。

昨今では、厚生労働省が公表しているDPCデータの集計結果や市販のベンチマークツールを用いて他院と比較をした上で診療の標準化を図っているという話を聞きます。ただ、診療の標準化を進めるにあたっては、顔の見えない(つまり病床規模や医療機能が不透明な)病院のクリニカルパス等を安易に模倣するのではなく、「同一DPCにおける院内標準化が進んでいるのか」という点をまず確認しましょう。
例えば、肺炎など同一のDPCにおいて複数の診療科で診療が行われる場合、診療科によって医療資源の投入量(使用する薬剤や投与日数等)や在院日数にばらつきがある場合があります。当然、患者の重症度によって診療の違いは生じ得ますが、院内の診療標準化に向けて、①院内統一のクリニカルパスが存在するのか、②各診療科のパス適用率がどれ程なのか、という点は確認しておくべきでしょう。
クリニカルパスの作成や改変についてもDPCデータを活用することができます。具体的には、DPCデータのEFファイル(入院・外来)を使うことで、入院中の診療プロセスを可視化でき、入院前の外来診療から退院後の外来フォローまでの一連のプロセスについて、医療資源の詳細な内容検証から投入量を含めた効率的な疾病別管理が可能となります(図2)。クリニカルパスによる診療プロセス管理を進めることにより、外来収益確保を含む安定的な経営基盤の構築と同時に、医療の質向上と経営の効率性を求めることも可能となります。
DPC対象病院では、出来高算定時代の前年度収益実績を担保する目的で調整係数というものが過去に設定されていましたが、この係数は4回の診療報酬改定を経て、2018年度の診療報酬改定で廃止されました。
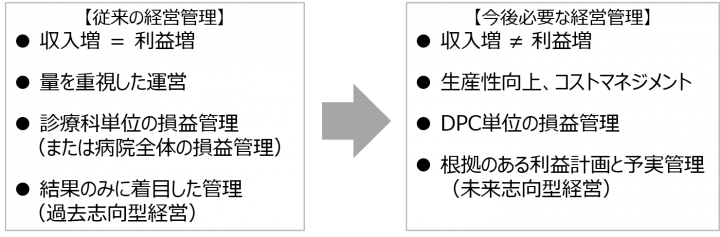
調整係数は前年度の収益を担保する目的で設定されたものですが、視点を変えると、診療活動にかかる費用(DPC包括範囲内に含まれる手技的点数に対する人件費、また、包括範囲に含まれる薬品費や材料費など)についても調整係数で補う効果がありました。そのため、調整係数廃止前の経営管理は、収益だけに目を向けた管理を中心にしていればよかったとも言えます。
しかし、経営管理というものは、本来、診療活動で得られる収益に伴い投入しなければならない費用まで詳細に評価すべきものです。DPC/PDPSによる請求方式をとる病院のみならず、出来高請求方式をとる病院も含んだすべての病院で、収益と費用についての詳細な評価をするためにもDPCデータをマネジメントのツールとして活用した管理体制を構築すべきと考えます(図3)。
病院経営における指標の管理単位は、病院全体→診療科→疾病→患者というように、詳細にすればするほど診療現場の医師をはじめとした医療従事者に真意が伝わりやすくなり、PDCAを回す原動力になります。そして、DPCデータの活用は管理単位の粒度を飛躍的に高めます。
しかし、DPCデータには「費用に関する情報が含まれていない」という限界もあります。本来行うべき経営管理は、診療活動によって得られる収益と、投入した医療資源に対する費用の双方を把握、管理する必要があります。そこで次回は、医業収益及び医業費用のマネジメント、実態の把握方法について解説します。
(産労総合研究所「病院羅針盤」掲載)
原価計算の基礎を習得したい方には、こちらのセミナーがおすすめです。