
COLUMN
現在申込受付中のセミナーはこちら!
2025.04.01
株式会社健康保険医療情報総合研究所
Planning, Review and Research Institute for Social insurance and Medical program (abbr. PRRISM)
NEWS
& COLUMNS
COLUMN
2022.05.11
専門看護師、認定看護師、特定行為研修を修了した看護師(以下、特定看護師)が、施設基準や様々な診療報酬算定要件に規定されていることはご存じでしょうか?
令和4(2022)年度の診療報酬改定では、配置要件となる診療報酬がさらに拡大し、これまで以上にその役割に対する期待と評価が高まりました。
また、これらの資格をもつ看護師は、専門的知識や技術の高い看護ケアの提供のみならず、今ではタスクシフティングの移管先として、医師の働き方改革の推進にも欠かせない存在となっています。
今回は制度創設の歴史的経緯や、専門看護師、認定看護師及び特定看護師の資格取得条件や役割の違い、関わる診療報酬の詳細などについてみていきましょう。
目次
専門看護師や認定看護師といった制度の始まりは、20世紀末にさかのぼります。
厚生省に設置された看護制度検討会の1987年の報告書「看護制度検討会報告書(21世紀に向けての看護制度の在り方)」において、専門看護婦、看護管理者の育成が提言されたことを契機に、日本看護協会において資格認定制度としての具体的な検討が進められ、1994年に専門看護師制度、1995年に認定看護師制度が発足しました※1。
2022年4月15日現在、日本看護協会に登録されている専門看護師(14分野)は2,901名、認定看護師(A課程:21分野)は20,660名、認定看護師(B課程:19分野)は1,495名にのぼり、患者支援のみならず、スタッフ教育、地域連携、チーム医療の中核を担っています。
特定看護師となるために必要な「特定行為に係る看護師の研修制度」は、2015年に「今後の在宅医療等を支えていく看護師を計画的に養成していくこと」を目的に、厚生労働省により創設されました。
これは21区分38行為について、看護師が手順書によって診療の補助を行うために必要とされる、実践的な理解、思考力及び判断力並びに高度かつ専門的な知識及び技術の向上を図るための研修です。
厚生労働省は2025年までに10万人以上の特定看護師を養成することを目標にしており、2021年3月時点で、4,393名が研修を修了しています。研修を修了した看護師は、手順書に示された症状の範囲内であれば医師の指示を待たず、手順書によりタイムリーに診療の補助を実施することができるようになります。
専門看護師、認定看護師、特定看護師は、研修内容や資格制度、役割等に違いがあります。
運営、必要な経験、資格取得の条件、役割について次の表にまとめました。なお、研修内容については、各研修機関のホームページ等をご確認ください。
それぞれの役割を理解し、今後目指す方や、育成の推進、人材活用の参考になれば幸いです。 (診療報酬上の特定行為研修修了者には、一般社団法人日本NP教育大学協議会が認定する診療看護師も含まれるため、この表では診療看護師についてもご紹介します。)
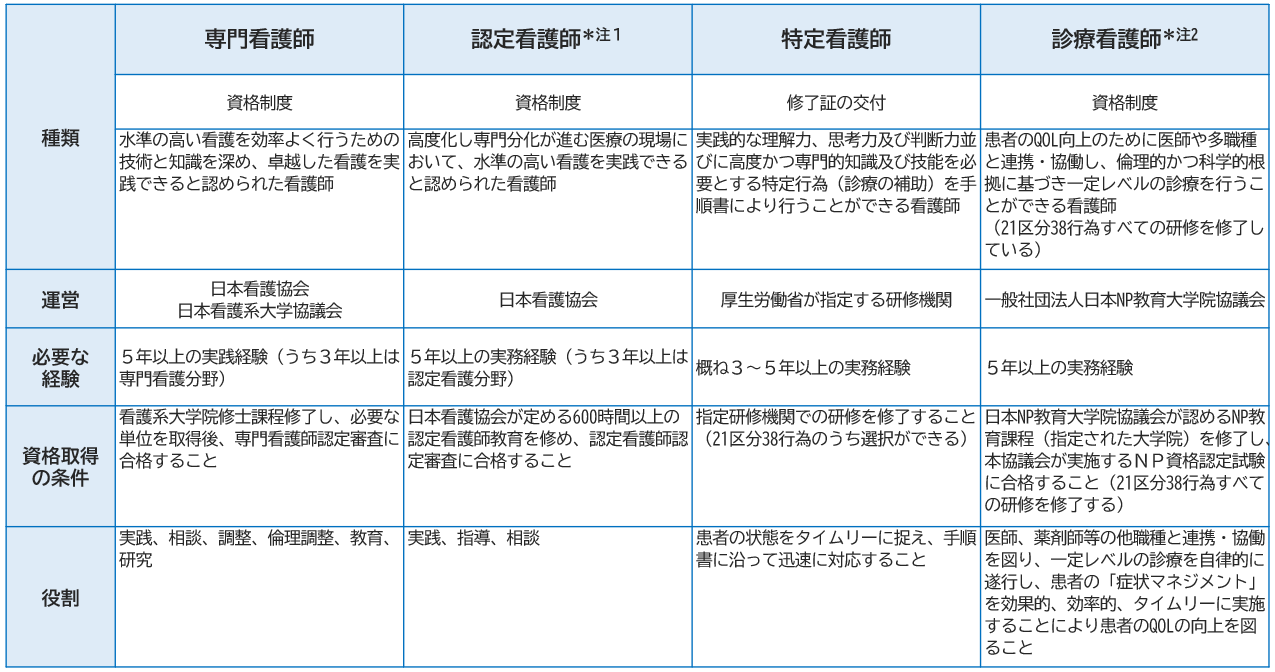
専門看護師や認定看護師の資格認定制度が始まった当初は、専門看護師は「がん看護」「精神看護」の2分野、認定看護師は「救急看護」「創傷・オストミー・失禁(WOC)看護」の2分野でした。
今では専門看護14分野、認定看護21分野があり、各分野における専門性の高まりとチーム医療の推進により、様々な施設基準や診療報酬の配置要件に規定されています
特定看護師もその役割を期待され、令和4(2022)年度診療報酬改定では、チーム加算等の要件に追加されています。これら資格を有する看護師または研修を修了した看護師の育成は、自院の得意とする分野の強化のみならず、医師の負担軽減による医療安全の確保にもつながります。
診療報酬や配置要件の詳細については、下記のリンクをご参照ください。
令和4年度 専門看護師、認定看護師、特定看護師に関わる診療報酬の一覧
これまで専門看護師、認定看護師によりチーム活動の推進、医療・看護サービスの質の向上が図られてきました。また近年では、医師の超過勤務の実態が問題視され、医師の負担軽減の対策としてタスクシフト/タスクシェアリングといった言葉をよく耳にするようになりました。
この課題に対し、特に特定看護師は、例えば医師が外来や手術等で診察が困難な場合でも、手順書をもとに迅速に患者対応し特定行為を実施して医師の負担を軽減することができます。専門看護師、認定看護師も外来・入院・退院後の継続的患者支援やチーム活動等を通じて、医師の負担軽減につながる患者支援を行っています。
このように、医師の業務の一部は専門的知識とスキルの高い看護師へ移行できることから、医師の働き方改革推進や、医師の負担軽減による安全確保に欠かせない存在となっています。
・令和4(2022)年度診療報酬改定において、専門看護師、認定看護師に加え特定行為研修修了者の配置が施設基準として求められる加算等が増加しました。
・専門看護師、認定看護師、特定看護師の活用は、看護ケア及び医療の質向上のみならず、医師の負担軽減等による医療安全の確保にも寄与することが期待されています。
今回は、専門看護師、認定看護師、特定看護師の始まりにも触れながら、診療報酬改定を通じて高まる期待とその役割をお伝えしました。
専門性の高い看護師は、医療安全の視点からも貢献が期待されているため、診療報酬改定時の施設基準の見直しや加算等の新設をひとつのきっかけに、貴院の看護師の希望するキャリアアップ支援や、強化したい分野等を見据えた人材育成のさらなる検討をしてもよいかも知れません。その際に、本コラムを参考にして頂けますと幸いです。
看護師として押さえたい令和4年度診療報酬改定のポイント(全3回)
第1回 褥瘡対策の変更点~薬学的管理に関する事項及び栄養管理に関する事項について~
第2回 新設された下肢創傷処置料と下肢創傷処置管理料とは?
第3回 専門看護師、認定看護師、特定行為研修を修了した看護師に関わる診療報酬には何がある? ←本コラム
※1 日本看護協会ホームページ「専門看護師・認定看護師・認定看護管理者」より。